Im 19. Jahrhundert traten Seuchen, d.h. Infektionskrankheiten mit der Tendenz zur Massenausbreitung, häufig und heftig auf. Ihre Verbreitung wurde einerseits durch Truppenbewegungen in Kriegen und andererseits durch die zunehmende Bevölkerungsdichte in den Städten im Zuge der Industrialisierung begünstigt. Wiederholt brachen Pocken-, Typhus-, Influenza- und Cholera-Epidemien aus, daneben breitete sich in der zweiten Hälfte des 19. Jahrhunderts die Tuberkulose stark aus, die bis in die 1950er Jahre die häufigste Volkskrankheit blieb. Lediglich gegen die Pocken gab es eine Schutzimpfung, die in Bayern bereits seit Anfang des 19. Jahrhunderts erfolgreich eingesetzt wurde und die mit Hilfe einer weltweiten Impfpflicht bis 1980 zur Ausrottung der Krankheit führte. Alle übrigen Krankheiten waren in ihrer Genese zunächst unerforscht und nicht behandelbar, so dass nur mit Isolations- und Desinfektionsmaßnahmen die weitere Verbreitung eingedämmt werden konnte. Die Erhebung statistischer Daten als Basis einer Epidemiologie und naturwissenschaftliche Fortschritte in der Bakteriologie boten die Grundlagen für Hygiene- sowie Städtebau-Maßnahmen, die zu einem generellen Rückgang von Seuchen führten. Im 20. Jahrhundert hatte vor allem die 1918/19 weltweit grassierende "Spanische Grippe" drastische Auswirkungen auf das öffentliche Leben in Bayern. Die zunehmende Entdeckung der Krankheitserreger und Behandlungsmöglichkeiten mit Antibiotika, aber auch die sich nach dem Zweiten Weltkrieg verbessernden sozioökonomischen Bedingungen der Bevölkerung reduzierten das Seuchengeschehen deutlich. Allerdings trat ab den 1980er Jahren mit der Immunschwäche AIDS eine neue, nicht heilbare Krankheit auf.

Definition und Begriffsabgrenzung
Im historischen Verständnis bedeutete eine Seuche das massenhafte Auftreten einer Krankheit mit der Tendenz einer zunehmenden Verbreitung. Die moderne Infektionsmedizin präzisiert das als zeitliche und örtliche Anhäufung ansteckender Infektionskrankheiten mit der Tendenz zur Massenausbreitung. Die Definition gilt auch für Tierseuchen. Dieser Beitrag konzentriert sich auf die humanmedizinische Perspektive. Als typische Beispiele sind im europäischen kollektiven Gedächtnis insbesondere die Pest und die Cholera verankert. Seuchen stellen nach wie vor eine gesellschaftliche und medizinische Herausforderung dar. Sie werden nach ihrer Ausbreitung und Entstehung folgenden Kategorien zugeordnet – oftmals besteht ein fließender Übergang:
- Endemie: räumlich begrenzte Häufung einer Infektionskrankheit, jedoch ohne zeitliche Begrenzung (z.B. Masern in Mitteleuropa, Malaria in tropischen und subtropischen Regionen).
- Epidemie: zeitlich und räumlich begrenzte Häufung einer Infektionskrankheit innerhalb einer menschlichen Population (z.B. Cholera in Mitteleuropa, Ebola-Ausbruch in Westafrika).
- Pandemie: zeitlich begrenzte Häufung einer Infektionskrankheit, jedoch ohne räumliche Begrenzung (z.B. Pest, Covid-19).
Seuchen im "langen 19. Jahrhundert" (1776–1914)
Auftreten von Seuchen

An der Wende des 18. zum 19. Jahrhundert war der süddeutsche Raum von den Folgen der Napoleonischen Kriege betroffen. Die meisten Opfer forderten die Kriege nicht durch kämpferische Auseinandersetzungen, sondern aufgrund von Seuchen, die sich mit Truppenbewegungen in Militär und Zivilbevölkerung verbreiteten.
Im Zuge der Industrialisierung in der zweiten Hälfte des 19. Jahrhunderts veränderten sich auch die allgemeinen Lebensbedingungen der Bevölkerung. Mit wachsender Bevölkerungs- und Bebauungsdichte nahmen die sog. "Human-Crowd Diseases" (Vögele) im urbanen Raum zu. Der größte Teil der bayerischen Bevölkerung lebte zwar im ländlichen Raum, doch war die Stadtbevölkerung aufgrund ihrer beengten Lebensbedingungen von Seuchenausbrüchen zumeist überdurchschnittlich betroffen. Das galt vor allem für Bewohner städtischer Armenviertel sowie für Dienstboten und Personen in sozialen Einrichtungen mit mangelhaften hygienischen Zuständen.
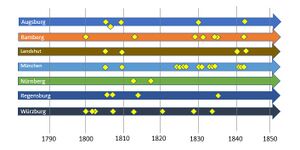
Besonders folgenschwer waren in Bayern die Pocken- und Typhus-Epidemien. Den Pocken fiel etwa jedes zehnte Kleinkind zum Opfer. Ungefähr ein Drittel der Erkrankten starb, rund ein Drittel der Überlebenden erblindete, viele Genesene blieben durch Narben gezeichnet. Epidemische Ausbrüche der Pocken gab es 1772 in Regensburg, 1796 in München und Regensburg, 1849/50 in Schwaben. Während des Deutsch-Französischen Kriegs (1870-1871) traten die Pocken erneut epidemisch auf. Hier zählten im Juni 1870 Denklingen und Leeder (beide Lkr. Landsberg a. Lech) zu den ersten betroffenen Orten.
Auch Typhus trat in Bayern immer wieder auf, so in Oberbayern 1868-1873 und Schwaben 1878-1880. Seitz (1847) und Heindl (1836) berichten über sporadische Ausbrüche der Ruhr in einzelnen bayerischen Regionen (Amberg 1830, Augsburg 1809, Bayreuth 1809, Brückenau (Lkr. Bad Kissingen) 1817, Laufen (Lkr. Berchtesgadener Land) 1815, Nordschwaben 1834, Regensburg 1793, Stubenberg-Simbach (Lkr. Rottal-Inn) 1817, Würzburg 1790/91, 1793-96, 1798, 1800, 1813).
Ebenfalls kam es lokal häufiger zu Malariaausbrüchen, auch "Wechselfieber" genannt, die in ganz Bayern insbesondere entlang von Flüssen und ihren Altwässern auftraten. 1840-60 erscheint die Malaria endemisch in Niederbayern in den Donau- und Isarmooren, im Vils- und Laabertal, in der Oberpfalz im Naab-, Vils- und Regental und in Schwaben im Donaugebiet zwischen Günzburg und Donauwörth (Lkr. Donau-Ries), im Kammeltal, entlang von Wörnitz und Eger im Nördlinger Ries sowie in sumpfigen Gebieten im Unterallgäu, schließlich in Oberbayern entlang von Amper und Glonn. Besondere Häufungen werden nach Überschwemmungen in den Jahren 1855-1863 beschrieben.
Epidemische Ausbrüche der Influenza in Bayern berichten Waibel (1891) und Seitz (1847) für 1800, 1833, 1844, 1889 und 1890, für München sind Ausbrüche 1833, 1840 und 1841 festgehalten. Teilweise war mehr als die Hälfte der Bevölkerung erkrankt.
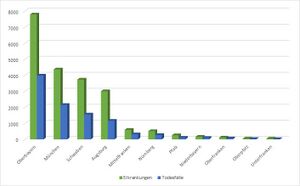
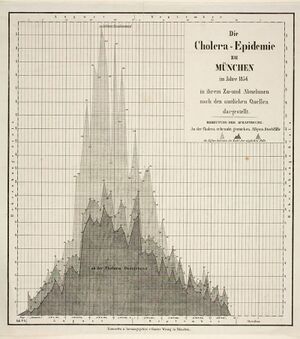
Die Cholera trat in Europa zwischen 1820 und 1892 in mehreren aufeinanderfolgenden Wellen auf. Bis dahin völlig unbekannt, existierte kaum Wissen zu Ursachen, Prävention oder Therapie. Zunächst blieb Süddeutschland verschont, doch im Sommer 1836 erreichte die Cholera Bayern. Medizinische Berichte betonen die plötzliche Intensität der Erkrankung und die massiven Ausbrüche. Am heftigsten verlief der Ausbruch des Jahres 1854 in den Städten Augsburg und München. Bis Ende September 1854 starben in Oberbayern 3.982 Menschen an der Cholera (davon 2.149 in München), in Schwaben 1.559 (davon 1.161 in Augsburg); andere bayerische Städte und Bezirke waren weniger stark betroffen. Nach Zusammenstößen der bayerischen mit der preußischen Armee im Deutschen Krieg verbreitete sich die Cholera erneut, ab Juli 1866 in Unterfranken, dann in den Donaustädten von Günzburg bis Neuburg. München und Würzburg wurden 1873 erneut von der Cholera heimgesucht. Nach der letzten Choleraepidemie in Hamburg 1892 verlagerte sich das Seuchengeschehen nach Ost- und Südosteuropa.
Die auch "Schwindsucht" genannte Tuberkulose war im späteren 19. Jahrhundert stark verbreitet. Insbesondere in urbanen Armutsvierteln trat sie sehr häufig auf; im Zusammenhang mit Kriegen nahm die Verbreitung temporär zu. Um 1870 waren Oberbayern und Unterfranken am stärksten, Niederbayern am wenigsten betroffen. Zeitgenössische Statistiken machten sie für gut 18 % aller Todesfälle in Bayern verantwortlich.
Maßnahmen und Bewältigungsstrategien

Die Pocken sind die erste Infektionskrankheit, vor der sich die Menschen durch Impfung schützen konnten. 1796 beschrieb Edward Jenner (1749-1823) erstmals die Impfung mit Kuhpockenlymphe. Nach einer heftigen Epidemie um 1800 erfolgten europaweite Impfkampagnen, die mit einer polarisierenden Debatte um Risiken und Nutzen der Impfung einhergingen. In München wurde 1801 eine Bayerische Landesimpfanstalt gegründet mit der Aufgabe der Erzeugung von Impfstoff und dessen Verteilung im Land. Für Bayerisch-Schwaben finden sich 1804 erste Impfanordnungen. Die Einführung einer allgemeinen gesetzlichen Pflicht zur Pockenschutzimpfung im Königreich Bayern im August 1807 und der gesetzlichen Verankerung ihrer Umsetzung im Februar 1808 führte zu einem raschen Rückgang der Sterberate. Bayern gilt damit als erstes Land weltweit, das eine allgemeine gesetzliche Impfpflicht einführte.
Mit dem Rückgang der anfänglichen Impferfolge wurde die Möglichkeit der Auffrischimpfung, sog. Revakzination, öffentlich diskutiert und angeboten. Beim bayerischen Militär waren die Auffrischimpfungen ab 1844 obligatorisch.
1871 erkrankten in Bayern gut 31.500 Personen an Pocken; die Sterblichkeit der ungeimpften Erkrankten lag bei 60,1 %, die der einfach Geimpften bei 13,6 % bzw. der Nachgeimpften bei 8,2 %. Mit der Durchführung von Auffrischimpfungen und der Einführung des Reichsimpfgesetzes 1874 gelang es, die Krankheit einzudämmen.
Eine begleitende Strategie war die Aufklärung der Bevölkerung zu Prävention, Isolationsanordnungen und Impfangeboten bzw. -vorschriften. In betroffenen Regionen wurden Isolationen, Erfassung der Fälle und öffentliche Kennzeichnung betroffener Haushalte und Institutionen durchgesetzt.
Die medizinische Versorgung der Erkrankten blieb mangelhaft, obwohl die bayerische Regierung schon 1808 mit dem "Organischen Edict über das Medizinalwesen im Königreiche Bayern" und nachfolgenden Gesetzen gezeigt hatte, welch große Bedeutung sie dem Thema zumaß. Das Edikt regelte u.a. die Prüfung und Approbation von Ärzten, die Aufgaben der Gerichtsärzte und die staatliche Kontrolle von medizinischem Personal, womit das Gesundheitswesen nachhaltig ausgebaut und geordnet wurde.
Während der Choleraepidemie 1831/32 dienten in Bayern zur systematischen Seuchenbekämpfung vor allem Quarantänestationen, militärische Abriegelung sowie Desinfektionsmaßnahmen. Dieses Vorgehen zeigte wenig präventiven Erfolg, verursachte aber eine Einschränkung des Handels und eine damit einhergehende Lebensmittelknappheit. Die Stadt Augsburg wurde während der Choleraepidemie 1854 in sog. Versorgungsdistrikte eingeteilt, um eine wohnortnahe medizinische Versorgung zu gewährleisten. Gleichzeitig hatten die Ärzte jeden auftretenden Fall der Polizeidirektion zu melden. Weiter wurde im September 1848 eine Kommission einberufen, deren Situationsberichte regelmäßig in den lokalen Zeitungen publiziert wurden.
Bis Mitte des 19. Jahrhunderts blieb unklar, wie man der Cholera begegnen sollte, da die Krankheit bis dahin kaum erforscht war. Zu den Eindämmungsversuchen zählte u.a. die Reinigung von Geldscheinen, das Räuchern von Briefen oder Isolationsanordnungen. Um die Ursache der Cholera zu finden, untersuchte der Hygieniker Max von Pettenkofer (1818-1901) arbeits- und umweltmedizinische Faktoren in verschiedenen betroffenen Städten, ausgehend von der seinerzeit vorherrschenden Theorie, dass die Cholera sog. Miasmen (schlechten Dämpfen) aus dem Erdboden entstamme. Auf seine Empfehlung wurde in München 1862 eine Schwemmkanalisation und eine einheitliche Trinkwasserversorgung errichtet. Zwar gelang es Pettenkofer nicht, die Ursache der Cholera zu erklären, doch ging aufgrund der von ihm forcierten hygienischen Maßnahmen die Zahl der Cholerafälle in München stark zurück. Generell wirkte sich die Verbesserung der Wohnverhältnisse durch die bayernweit verbindliche Einheitsbauordnung (1877) positiv auf den Rückgang von Seuchen aus.
-
Max von Pettenkofer (1818-1901). (Münchner Stadtmuseum)
-
"Wer gesund bleiben will, muß nicht bloß seinen Leib, sondern auch seine Umgebung rein halten.", München, den 28. September 1886. Dr. Max von Pettenkofer. (Albumblatt der Sammlung Taut, Universitätsbibliothek Leipzig)
-
Karikatur zum "Bergsport" beim Münchner Kanalbau von Evelyne Andrae. (Abbildung aus: Ben Tax, Meine Verehrung Exzellenz! Max von Pettenkofer - Hygiene für München und die Welt, München 2021, 71.)
Die zunehmenden Flussregulierungen und Trockenlegung von Feuchtgebieten ließen auch die regelmäßig auftretende Malaria deutlich abnehmen.
Ein Instrument zur Bewältigung der unvorhersehbaren Ausbrüche von Seuchen war die amtliche bayerische Medizinalstatistik. Am 21. April 1858 erließ das Bayerische Staatsministerium des Innern eine Entschließung zur Anfertigung von Physikatsberichten. Die beschreibende Erfassung und frühe Praxis statistischer Erhebung machten u.a. einen signifikanten Zusammenhang zwischen der Pockenschutzimpfung bzw. der Auffrischimpfung und dem Rückgang der Seuche deutlich. Die erfassten Bevölkerungsentwicklungen und erhobenen Daten zum medizinischen Versorgungswesen boten die Grundlage für die Gesundheitspolitik und wichtige Informationen für die Bakteriologie der 1870er und 1880er Jahre. Die epidemiologische Statistik ließ z.B. erkennen, in welchen Lebensräumen Menschen besonders häufig an Tuberkulose erkrankten. Zu den großen Erfolgen der Bakteriologie zählt die Entdeckung des Tuberkulose-Erregers durch Robert Koch (1843-1910) im Jahr 1882, auch wenn sich die damit verbundene Erwartung, in Kürze ein Heilmittel zur Verfügung zu haben, nicht erfüllte. Immerhin mündeten die Erkenntnisse in öffentliche Informationskampagnen zur Ansteckungsprävention.
Auswirkungen von Seuchen
Die Statistiken machten deutlich, dass Seuchenereignisse soziale Ungleichheit und vorherrschende Stadt-Land-Unterschiede abbildeten. Ein Großteil der Opfer entfiel auf die Schwächsten der Gesellschaft. Epidemiologie und Bakteriologie trugen mit dazu bei, die Ursachen von Seuchenereignissen zu erforschen und geeignete Maßnahmen zu empfehlen. Es zeigt sich, dass die Epidemien des 19. Jahrhunderts mehrfach zur Entwicklung der Hygiene, des Städtebaus und der medizinischen wie pflegerischen Ausbildung beigetragen haben.
"Kurzes 20. Jahrhundert" (1914-1989)
Auftreten von Seuchen

Zwischen 1915 und 1925 verbreitete sich in Mitteleuropa eine ansteckende Gehirnentzündung, die "europäische Schlafkrankheit" (Kopfgrippe). Diese wurde zunächst in Wien beobachtet und breitete sich rasch aus. Etwa ein Drittel der Erkrankten verstarb nach einigen Tagen. Die Überlebenden behielten zumeist das Parkinson-Syndrom als Spätfolge zurück. Ende der 1920er Jahre verschwand die Krankheit in Bayern so rasch wie sie erschienen war.
Zwischen Frühsommer 1918 und März 1919 grassierte weltweit eine Influenza-Variante, die "Spanische Grippe", an der in Deutschland mindestens 300.000 Menschen starben. Die erste Grippewelle erreichte Bayern im Juni 1918. Zunächst brach die Epidemie an verschiedenen Militärstützpunkten aus, so in Aschaffenburg, Kissingen, Lechfeld und Würzburg. Zunehmend erkrankte auch die zivile Bevölkerung. Es gab größere Ausbrüche in Fürth, Ingolstadt, Landshut, München, Nürnberg, Passau und Regensburg, die mit plötzlichem Auftreten von Schwindel, Fieber und Mattigkeit einhergingen. Die zweite Welle der Krankheit übertraf die erste in ihrer Heftigkeit. In Zwiesel (Lkr. Regen) war die Hälfte der Bevölkerung erkrankt (10/1918). In Schwaben mehrten sich die Sterbefälle, in den Krankenhäusern herrschte Versorgungsnot, beinahe jeder Haushalt war betroffen. Im Oktober und November 1918 erreichte die Grippesterblichkeit ihren Höhepunkt. Eine dritte Welle folgte im Frühling 1919.
Die Verbreitung der Tuberkulose nahm ab der Wende des 19. zum 20. Jahrhundert kontinuierlich ab, stieg im Zuge der beiden Weltkriege allerdings temporär wieder an. Inzidenz (Zahl der Neuerkrankungen) wie Mortalität war in den Städten zumeist höher als auf dem Land. Ab den 1950er Jahren führten die sich bessernden sozioökonomischen Bedingungen und medizinische Versorgungsmöglichkeiten zu einem Rückgang der Tuberkulose.
Bis in die 1960er Jahre gab es Pockenausbrüche, der letzte Pockenfall in Bayern wurde 1967 in Regensburg verzeichnet. Im selben Jahr wurde durch Beschluss der Weltgesundheitsorganisation (WHO) die Pockenschutzimpfung weltweit verpflichtend. Im Mai 1980 erklärte die WHO, dass die Pocken als ausgerottet gelten. In der Bundesrepublik wurde ab Mai 1976 auf die obligatorische Impfpflicht verzichtet, im Jahr 1982 wurde sie aufgehoben.
Die durch HIV-Infektion erworbene Immunschwäche AIDS wurde im Dezember 1981 als eigenständige Krankheit anerkannt. Bis 1989 wurden in Bayern 32.779 HIV-Infektionen gemeldet, im Jahr 1989 waren bayernweit 632 Personen erkrankt.
Maßnahmen und Bewältigungsstrategien

Hatte die naturwissenschaftlich orientierte Erforschung von Erregern bereits bis zum Ende des 19. Jahrhunderts wichtige Fortschritte gemacht, so trat sie mit der Erfindung des Elektronenmikroskops in ein neues Stadium ein. Dadurch konnten Grippeviren im Jahr 1930 erstmals wissenschaftlich nachgewiesen werden. Doch ähnlich wie beim Tuberkulose-Erreger folgten daraus zunächst noch keine Behandlungsmöglichkeiten. Vermieden werden musste die Ansteckung.
Beim Auftreten der "Spanischen Grippe" 1918 blieben dazu staatlich angeordnete Maßnahmen im deutschsprachigen Raum aus, während in den Vereinigten Staaten von Amerika (USA) Isolation und Einhaltung von Abständen diskutiert und umgesetzt wurden. Deren Wirksamkeit spiegelt sich unmittelbar in niedrigeren Sterbezahlen in den USA wider.
1910 wurde in Bayern der Landesverband zur Bekämpfung der Tuberkulose gegründet. Ab 1933 unterstand die Bekämpfung der Tuberkulose dem Reichs-Tuberkulose-Ausschuss, der die Präventionsmaßnahmen zentral leiten sollte. Im Zweiten Weltkrieg wurde die Tuberkulosefürsorge als kriegswichtige Aufgabe verstanden und ab 1942 reichsweit vereinheitlicht und zentralisiert. Erkrankte waren in Heilbare und Unheilbare zu trennen und sollten entsprechend behandelt oder nicht mehr versorgt werden.
-
Bildtafel "Wie die Tuberkulose übertragen wird." Druck und Lithographie: Dr. Trenkler & Co. AG, Leipzig um 1925. (Deutsches Hygiene-Museum, Dresden)
-
Bildtafel "Wie schützt man sich und andere vor Tuberkulose?" Druck und Lithographie: Dr. Trenkler & Co. AG, Leipzig um 1925. (Deutsches Hygiene-Museum, Dresden)
-
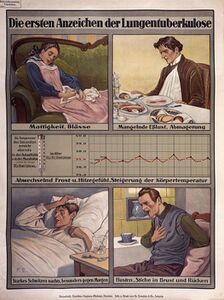
Bildtafel "Die ersten Anzeichen der Lungentuberkulose" Druck und Lithographie: Dr. Trenkler & Co. AG, Leipzig um 1925. (Deutsches Hygiene-Museum, Dresden)
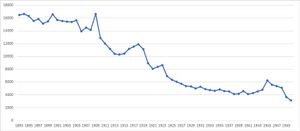
Daten zu Epidemien wurden bereits in die ersten amtlichen Statistiken Mitte des 19. Jahrhunderts aufgenommen. Diese Daten wurden im Laufe der Zeit detaillierter und besser. Ab Mitte des 20. Jahrhunderts trat eine verbesserte epidemiologische Datenlage hinzu. 1952 erschien mit dem "Tuberkulose-Jahrbuch 1950/51" der erste Bericht nach Ende des Zweiten Weltkriegs. In Bayern begannen 1954 auf Basis des Röntgenschirmbildgesetzes systematische Reihenuntersuchungen. Seit den 1950er Jahren lässt sich die Tuberkulose mit Antibiotika behandeln. Vollständig ausgemerzt werden konnte die Krankheit aufgrund des Auftretens resistenter Stämme in den 1980er Jahren allerdings nicht. Bereits davor aber war es gelungen, die Epidemie so weit zurückzudrängen, dass seit 1977 keine flächendeckenden Tuberkuloseuntersuchungen mehr durchgeführt werden. Reihenuntersuchungen finden nur noch in vermuteten Brennpunkten statt.

Die nach wie vor bundesweit vorhandene Präsenz der Pocken und die Strategie der Isolierung spielten eine wesentliche Rolle bei den Vorbereitungen auf die Olympiade in München 1972. Bayernweit wurden spezielle Isolierstationen für mögliche Pockenausbrüche eingerichtet, etwa für Schwaben und Oberbayern in Günzburg.
Zur Prävention von AIDS trat im Mai 1987 in Bayern ein Maßnahmenkatalog in Kraft; bis 1988 wurden rund 75.000 freiwillige Testungen gezählt. Bundesweit informierte ab 1987 die Aufklärungskampagne "Gib AIDS keine Chance" zu individuellen Präventionsmöglichkeiten. Seit der Beschreibung des Virus wird zu Impfmöglichkeiten geforscht, doch aufgrund der raschen Mutation des HIV bislang ohne Erfolg. Allerdings gibt es die Möglichkeit einer vorbeugenden Medikation ("Prep", Prä-Expositions-Prophylaxe), die bei regelmäßiger Einnahme Infektionen verhindern kann. Zu Strategien in der Eindämmung von AIDS werden neben der Aufklärungskampagne auch die eigenverantwortliche Testung und Registrierung gezählt.
Auswirkungen von Seuchen
Die sozioökonomischen Auswirkungen der Influenza-Pandemie um 1918 waren in Mitteleuropa drastisch. Nach den Angehörigen des Militärs war insbesondere der Dienstleistungssektor, in dem Menschen nah beieinander arbeiteten, stark betroffen. Mit den zunehmenden Erkrankungsfällen (75 % Krankenstand) blieben Betriebe geschlossen. Schulunterricht entfiel, Postlieferungen und öffentlicher Verkehr kamen ins Stocken. Insbesondere im medizinischen Sektor waren die Auswirkungen enorm: Überarbeitete Ärzte und Pflegekräfte waren von der Krankheit selbst betroffen. Obwohl die Folgen der "Spanischen Grippe" seinerzeit regional wie global sehr dramatisch ausfielen, verschwand sie bis zum Ausbruch der Covid-19-Pandemie 2020 weitgehend aus dem öffentlichen Gedächtnis.
Bis in die 1950er Jahre war die Tuberkulose die häufigste Volkskrankheit, die zahlreiche Fälle von Erwerbsunfähigkeit und -minderung sowie Invalidität und damit hohe volkswirtschaftliche Ausgaben verursachte. Die Auswirkungen der Tuberkulose waren derart brisant, dass innerhalb des parlamentarischen Rates der Bundesrepublik 1947/48 darüber debattiert wurde, ob man hier dem Bund eine Vorranggesetzgebung einräumen sollte.
Die AIDS-Erkrankung erschien in der gesellschaftlichen Debatte als spezifisch für homosexuelle oder drogenabhängige Personen; erst mit Berichten zu Übertragungen durch Bluttransfusionen änderte sich die Berichterstattung. Die teilweise rigiden Isolierungsmaßnahmen wurden kontrovers diskutiert, begleitet von diskriminierenden Tönen aus Gesellschaft und Politik. Mit scheinbar verringertem Infektionsrisiko nahm das öffentliche Interesse ab.
Quellen-/Forschungslage
Die bayerische Seuchengeschichte ist bislang wenig erforscht; eine systematische Analyse steht noch aus. Dabei nehmen einschlägige Quellen im 19. Jahrhundert deutlich zu.
Während in der Vormoderne besonders Stadtschreiber und Chroniken, Pfarrmatrikeln (Sterbebücher) und in einzelnen Fällen die Dokumentation von Krankenhäusern und Medizinern über Ausbrüche und Folgen von Epidemien informieren, spielt ab dem ausgehenden 18. Jahrhundert die behördliche Überlieferung eine immer größere Rolle. Ab Mitte des 19. Jahrhunderts treten medizinische Dissertationen hinzu. Zudem bietet die Presse Einblick in die Wahrnehmung von Seuchengeschehen und damit einhergehenden Maßnahmen. Von Bedeutung sind hier besonders Zeitungen, die einen Blick auf das lokale und regionale Alltagsgeschehen der Zeit erlauben. Dabei ist die Frage der Perspektive, Objektivität und Repräsentativität bei der Auswertung zu berücksichtigen.
Forschungen liegen zur Geschichte der Cholera, der Tuberkulose und der Influenza vor, ferner zu Stadt-Land-Unterschieden, der Rolle stationärer Versorgung, von gesundheitspolitischen und gesellschaftlichen Debatten zu politischen Maßnahmen (Ackerknecht 2009, Dinges 1995, Evans 1987, Vögele u.a. 2016).
Mit der Geschichte von Seuchen befassten sich Fritz Dross (2020), Karl-Heinz Leven (2022) und Jens Jacobsen (2012). Einen kulturwissenschaftlichen Blick auf den Einfluss von Epidemien in Bayern unternimmt Elisabeth Mühlauer (1996). Begleitend zu einer Wanderausstellung befassten sich die Stadtarchive Augsburg, München und Nürnberg mit dem Umgang mit Seuchen in der Stadt im Zeitraum vom Mittelalter bis ins 20. Jahrhundert (Feldmann u.a. 2016).
Für Bayern liegen Studien zur Spanischen Grippe, AIDS und vor allem zur Cholera vor (Brandner 1990, Fürst 2015, Hörl 1949, Jahn 1994, Schader 1985). Erste Regionalstudien, die sich mit der Spanischen Grippe im deutschsprachigen Raum beschäftigen, erschienen in den 1990er Jahren (Hartesveldt 1992, Vasold 2009). Mit AIDS befasst sich Jürgen Beule (1999) im Spiegel der Printmedien, Thorsten Eitz (2003) untersucht Krankheitsgeschichte und Sprachgeschichte. Einen ebenfalls kultur- und sozialwissenschaftlichen Blick auf Seuchenereignisse im 20. Jahrhundert und gesundheitspolitischen Maßnahmen wirft Malte Thießen (2015).
Eine bayerische Sozialgeschichte der Seuchen würde tiefe Einblicke in Struktur, soziale Grundlagen und Wertesystem der Gesellschaft ermöglichen. Der durch Seuchen hervorgerufene gesellschaftliche Ausnahmezustand lässt bis dahin unsichtbare Spannungen des politischen und sozialen Systems erkennbar werden. Nicht zuletzt deswegen sind Seuchen auch als "die politischste aller Krankheiten" zu begreifen (Kekulé 2013).
Literatur
- Erwin H. Ackerknecht, Anticontagionism between 1821 and 1867. The Fielding H. Garrison lecture, in: International Journal of Epidemiology 38 (2009), 7–21.
- Jürgen Beule, Bildwelten zu AIDS. Die Immunschwäche im Spiegel der Printmedien, Frankfurt a.M. u.a. 1999.
- Birgit Brandner, Die Betreuung der Bevölkerung während der Choleraepidemie 1836/37, Diss. masch. München 1990.
- Michael Eugen von Bulmerincq (Hg.), Das Gesetz der Schutzpocken-Impfung im Königreiche Bayern, in seinen Folgen und seiner Bedeutung für andere Staaten, Leipzig 1862.
- Martin Dinges u.a. (Hg.), Neue Wege in der Seuchengeschichte, Stuttgart 1995.
- Fritz Dross, Vergesellschaftung unter Ansteckenden, in: NTM Zeitschrift für Geschichte der Wissenschaften, Technik und Medizin 28 (2020), 195–202.
- Thorsten Eitz, AIDS. Krankheitsgeschichte und Sprachgeschichte, Hildesheim 2003.
- Richard J. Evans, Death in Hamburg. Society and Politics in the Cholera Years 1830–1910, Oxford 1987.
- Dominik Feldmann u.a. (Hg.), Der Feind in der Stadt. Vom Umgang mit Seuchen in Augsburg, München und Nürnberg. Eine Ausstellung der Bayerischen Archivschule der Generaldirektion der Staatlichen Archive Bayerns, München 2016.
- Franz Fürst, Cholera in der Pfarrei Aubing 1854. Ein Beitrag zur Ortsgeschichte von Aubing und seiner Pfarrfilialen. München-Aubing 2015.
- Franz Seraph Giel, Die Schutzpocken-Impfung in Bayern vom Anbeginn ihrer Entstehung und gesetzlichen Einführung bis auf gegenwärtige Zeit, München 1830.
- Hermann Gock, Die Cholera-Epidemie zu Würzburg. Juli, August und September 1873, Diss. Würzburg 1874.
- Fred R. van Hartesveldt (Hg.), The 1918-1919 Pandemic of Influenza. The Urban Impact in the Western World, Lewiston 1992.
- Anton Hörl, Die Cholera-Epidemie vom Jahre 1854/1855 in München und die behördlichen Gegenmaßahmen im Lichte zeitgenössischer Aufzeichnungen, Diss. München 1949.
- Jens Jacobsen/Jürgen Knoll, Schatten des Todes. Die Geschichte der Seuchen, Darmstadt 2012.
- Ellen Jahn, Die Cholera in Medizin und Pharmazie. Im Zeitalter des Hygienikers Max von Pettenkofer. Stuttgart 1994.
- Robert Jütte, Zur Geschichte der Schutzimpfung, in: Aus Politik und Zeitgeschichte 46/47 (2020), 9-14.
- Alexander Kekulé, Die Politik muss gegen Seuchen kämpfen, in: Tagesspiegel, 24.07.2013.
- Karl-Heinz Leven, Seuchen. Eine Geschichte von der Antike bis zur Gegenwart, Göttingen 2022.
- Robert Loddenkemper u.a. (Hg.), Die Lungenheilkunde im Nationalsozialismus, Berlin 2018.
- Hildegard Lorenz, Geschichte der amtlichen Medizinalstatistik in Bayern im 19. Jahrhundert, in: Bayern in Zahlen 137 (2006), 13-28.
- Elisabeth Mühlauer, Welch‘ ein unheimlicher Gast. Die Cholera-Epidemie 1854 in München, Münster 1996.
- Iris Ritzmann, Impfung, in: Historisches Lexikon der Schweiz, Version vom 18.03.2015.
- Brigitta Schader, Die Cholera in der deutschen Literatur, Gräfelfing 1985.
- Albert Schneller, Ueber die Verbreitung des Wechselfiebers in Bayern und dessen Abnahme in den letzten Jahrzehnten, Diss. München 1887.
- Malte Thießen, Infizierte Gesellschaften: Sozial- und Kulturgeschichte von Seuchen, in: Aus Politik und Zeitgeschichte 20/21 (2015), 11-18.
- Manfred Vasold, Die Spanische Grippe. Die Seuche und der Erste Weltkrieg, Darmstadt 2009.
- Jörg Vögele u.a. (Hg.) Epidemien und Pandemien in historischer Perspektive. Ergebnisse einer internationalen Arbeitstagung (anlässlich des Geburtstages von Alfons Labisch) in Düsseldorf, Freiburg im Breisgau 2016.
- Stefan Winkle, Geisseln der Menschheit. Kulturgeschichte der Seuchen, 3. Auflage Düsseldorf 2005.
- Desirée Wollgramm, Die Verbreitung und Bekämpfung der autochthonen Malaria in Deutschland 1850 bis 1900, Diss. Düsseldorf 2016.
Quellen
- W. Anders/E. Meier, Epidemiologische Jahresübersicht 1957, in: Zentralblatt für Bakteriologie, Mikrobiologie und Hygiene 177 (1960), 107-140.
- Bayerisches Staatsministerium des Innern, Generalbericht über die Sanitäts-Verwaltung im Königreich Bayern, Bd. 10, München 1878.
- Deutsches Zentralkomitee zur Bekämpfung der Tuberkulose, 8. Informationsbericht, Hamburg 1977.
- Fritz Eckstein, Die Verbreitung von Anopheles in Bayern und ihre mutmaßliche Bedeutung für die Einschleppung der Malaria, in: Zeitschrift für angewandte Entomologie 8 (1922), 229–282.
- Rolf Griesbach (Hg.), Tuberkulose-Jahrbuch, Berlin 1952.
- August Heindl, Ueber die im Herbste 1834 zu Dilingen und dessen Umgebung geherrscht habende Ruhrepidemie, Diss. München 1836.
- Kaiserliches Gesundheitsamt, Arbeiten aus dem Reichsgesundheitsamte, Bd. 14, Berlin 1898.
- Ludwig Koch, Beobachtungen über die Blatternepidemie 1871 in Dillingen, Diss. München 1871.
- Königlich-Bayerisches Statistisches Bureau, Influenza-Epidemie des Jahres 1889/90 im Königreiche Bayern, in: Beiträge zur Statistik des Königreichs Bayern 57 (1892).
- Carl Friedrich Majer, Generalbericht über die Sanitätsverwaltung im Königreich Bayern pro 1881, München 1882.
- Carl Friedrich Majer, Die Sterblichkeit am Typhus in Bayern und insbesondere in München während der Jahre 1868 bis 1873, in: Beiträge zur Medizinal-Statistik 1 (1875), 21-32.
- Aloys Martin, Hauptbericht über die Cholera-Epidemie des Jahres 1854, München 1856.
- Max von Pettenkofer, Ueber die Verbreitungsart der Cholera, in: Zeitschrift für Biologie 1 (1865), 322-374.
- Ludwig Pfeiffer, Die Vaccination, ihre experimentellen und erfahrungsmäßigen Grundlagen und ihre Technik, Tübingen 1884.
- Friedrich Christoph Schmid, Volkskrankheiten und Volksmedizin, in: Bavaria. Landes- und Volkskunde des Königreichs Bayern, Bd. 2: Oberpfalz und Regensburg, Schwaben und Neuburg, München 1863, 875-903.
- Carl Christian Schmidt, Schmidt's Jahrbücher der in- und ausländischen gesammten Medicin, Leipzig 1875.
- Franz Seitz, Der Typhus vorzüglich nach seinem Vorkommen in Bayern geschildert. Erlangen 1847.
- Ständiger Ausschuss Bayrischer Ärzte (Hg.), Ärztliches Intelligenzblatt, Bd.1, München 1854.
- Friedrich August Vogt/Friedrich Christian Schmid, Amtlicher Bericht über die Epidemieen der asiatischen Cholera des Jahres 1866 in den Regierungsbezirken Unterfranken und Aschaffenburg, Schwaben und Neuburg, München 1868.
- Karl Waibel, Die akuten allgemeinen Infektionskrankheiten vom historisch-geographischen und ätiologischen Standpunkte aus betrachtet, Dillingen 1891.
- Johann Evangelist Wetzler, Aktenstücke über die Schutzpocken-Impfung in der königlich-baier’schen Provinz in Schwaben, Ulm 1807.
Verwandte Artikel
- Abwasserbehandlung (nach 1945)
- AIDS (Acquired Immune Deficiency Syndrome)
- Amtliche Statistik
- Physikatsberichte
- Seuchen (bis 1800)
- Spanische Grippe, 1918/19
Hier alternative Titel für die Suchfunktion eintragen!
Empfohlene Zitierweise
Felicitas Söhner, Seuchen (ab 1800), publiziert am 19.10.2023; in: Historisches Lexikon Bayerns, URL: <http://www.historisches-lexikon-bayerns.de/Lexikon/Seuchen_(ab_1800)> (6.05.2026)